Introduzione
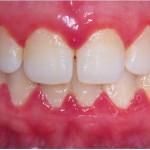 La gengivite è una patologia infiammatoria dei tessuti molli di sostegno dei denti che riconosce un’eziologia multifattoriale essenzialmente batterica con l’interazione di tre cofattori principali: suscettibilità dell’ospite, fattori ambientali e comportamentali La placca, infatti, pur essendo condizione necessaria, risente del ruolo indispensabile dell’interazione con l’ospite. A dimostrazione di ciò il fatto che, in presenza di uguali quantità e qualità di flora batterica, la reazione individuale non è sovrapponibile (Listgarten et al., 1985). Il primo Consenso dell’European Workshop on Periodontology ha stabilito che la parodontite è sempre preceduta dalla gengivite (Axelsson, 2002); di conseguenza, la prevenzione della gengivite risulta essere un’efficace prevenzione della parodontite (Garmyn et al., 1998). Nel corso degli anni molti studi epidemiologici si sono focalizzati sulla prevalenza della malattia gengivale e parodontale (Jenkins e Papapanou, 2000); secondo queste stime la percentuale di individui con un parodonto sano, definito come assenza d’infiammazione e profondità di tasca non superiore a 4 mm, diminuisce con l’aumentare dell’età e non rappresenta più del 10% della popolazione adulta (Van der Velden, 1984). I dati relativi alla prevalenza delle gengiviti variano in misura considerevole da studio a studio. In Europa e nel Nord America sono stati riportati tassi di prevalenza che oscillano dal 9 al 95% nei bambini e dal 70 al 95% negli adulti. Studi più recenti hanno evidenziato una modificazione nei tassi di prevalenza con valori di gengiviti superiori al 60% negli adolescenti e compresi tra il 40 e il 50% negli adulti (Oliver et al., 1998). Al di là dei quadri clinici specifici (parodontite giovanile aggressiva), nell’adolescenza la gengivite non evolve in parodontite (Marci et al., 1996).
La gengivite è una patologia infiammatoria dei tessuti molli di sostegno dei denti che riconosce un’eziologia multifattoriale essenzialmente batterica con l’interazione di tre cofattori principali: suscettibilità dell’ospite, fattori ambientali e comportamentali La placca, infatti, pur essendo condizione necessaria, risente del ruolo indispensabile dell’interazione con l’ospite. A dimostrazione di ciò il fatto che, in presenza di uguali quantità e qualità di flora batterica, la reazione individuale non è sovrapponibile (Listgarten et al., 1985). Il primo Consenso dell’European Workshop on Periodontology ha stabilito che la parodontite è sempre preceduta dalla gengivite (Axelsson, 2002); di conseguenza, la prevenzione della gengivite risulta essere un’efficace prevenzione della parodontite (Garmyn et al., 1998). Nel corso degli anni molti studi epidemiologici si sono focalizzati sulla prevalenza della malattia gengivale e parodontale (Jenkins e Papapanou, 2000); secondo queste stime la percentuale di individui con un parodonto sano, definito come assenza d’infiammazione e profondità di tasca non superiore a 4 mm, diminuisce con l’aumentare dell’età e non rappresenta più del 10% della popolazione adulta (Van der Velden, 1984). I dati relativi alla prevalenza delle gengiviti variano in misura considerevole da studio a studio. In Europa e nel Nord America sono stati riportati tassi di prevalenza che oscillano dal 9 al 95% nei bambini e dal 70 al 95% negli adulti. Studi più recenti hanno evidenziato una modificazione nei tassi di prevalenza con valori di gengiviti superiori al 60% negli adolescenti e compresi tra il 40 e il 50% negli adulti (Oliver et al., 1998). Al di là dei quadri clinici specifici (parodontite giovanile aggressiva), nell’adolescenza la gengivite non evolve in parodontite (Marci et al., 1996).
Fattori di rischio per la gengivite
Placca batterica : La colonizzazione delle superfici dentali da parte dei batteri è riconosciuta come il fattore eziologico chiave per lo sviluppo della gengivite; si è calcolato che 1 mm di placca dentale, del peso di 1 mg, contiene più di 200 milioni di cellule batteriche (Scheie, 1994). Nel 1965, Löe e coll. dimostrarono che in soggetti con gengiva sana, in seguito all’astensione da qualunque forma di igiene orale, si sviluppavano segni clinici di gengivite nell’arco di due/tre settimane per accumulo di placca dentale e che il ripristino di corrette abitudini di igiene orale ristabiliva lo stato di salute in una settimana.
Fattori genetici e familiari : Studi effettuati su gemelli omozigoti hanno evidenziato che l’ereditarietà gioca un ruolo importante in almeno la metà dei pazienti affetti da malattia parodontale. I fattori ereditari interessati sono solitamente difetti minori della risposta immune e contribuiscono a spiegare perché i figli di genitori affetti da malattia parodontale sono 12 volte più a rischio di essere colonizzati da batteri parodontopatogeni. I batteri responsabili della malattia parodontale si trasmettono per via orale. Per questo motivo l’American Academy of Periodontology raccomanda di sottoporre a visita parodontale accurata tutti i membri della famiglia, se uno di loro è affetto.
Tartaro : Facilita la ritenzione di placca maggiormente patogena e tossine che contribuiscono all’insorgenza della parodontite e alla conseguente perdita di attacco gengivale.
Malocclusioni : Anche se il trattamento ortodontico non è necessario al fine di prevenire la gengivite, in caso di malocclusioni è indispensabile adottare tecniche di igiene orale specifiche. E’, comunque, da sottolineare che la malattia parodontale non è di riscontro in età pediatrica, ma è necessario che la sua prevenzione inizi sin dai primi anni di vita, prevenendo la gengivite (Ad Hoc Committee on Parameter of Care, American Academy of Periodontology, 2000).
Fumo : Diversi studi longitudinali confermano che il fumo è il primo fattore di rischio ambientale per la gengivite e la malattia parodontale (Bergstrom e Preber, 1994). Più si fuma maggiore è il rischio di sviluppare la malattia, per di più in forma grave. Il fumo è in grado di causare recessione gengivale e riassorbimento osseo anche in assenza di malattia parodontale (Ismail et al., 1983; Bergstrom e Eliasson, 1987; Haffajee e Socransky, 2001).
Patologie sistemiche : Il diabete insulino dipendente (Cianciola et al., 1982; Katz et al., 1991), l’osteoporosi, la sindrome di Down, l’AIDS sono solo alcune delle affezioni che rendono l’individuo più suscettibile alla malattia parodontale. Questa suscettibilità può essere anche causata dall’utilizzo di alcuni farmaci come gli steroidi, le ciclosporine, i contraccettivi orali, la fenitoina, la nifedipina, etc. (Bökenkamp et al., 1994; Botha, 1997).
La gengivite e la parodontite, in quanto infiammazioni croniche che rilasciano mediatori infiammatori in circolo, sono state identificate come fattori di rischio per malattie cardiovascolari, diabete, parto pre-termine e nascita di neonati di basso peso per l’età gestazionale.
Raccomandazioni
- Il corretto spazzolamento dei denti, almeno due volte al giorno, previene la gengivite; esiste evidenza scientifica che le corrette abitudini di igiene orale vadano acquisite durante l’infanzia, per poi essere rafforzate durante l’adolescenza. La gengivite cronica è la più comune infezione parodontale diagnosticabile tra i bambini e gli adolescenti. La forma prevalente è quella indotta dalla placca che risulta presente sia a livello sopragengivale sia al margine gengivale (Löe et al., 1965; Axelsson et al., 1991) con eritema, edema o fibrosi gengivale, sanguinamento in seguito a stimolazione; studi epidemiologici hanno rilevato che il sanguinamento provocato è il più obiettivo segno di patologia (Lang et al., 1990). L’eziologia batterica della gengivite è stata dimostrata mediante l’induzione di gengivite sperimentale nell’uomo (Löe et al., 1965). Tutti i programmi di prevenzione delle patologie orali nei bambini ed adolescenti sono attualmente finalizzati a mantenere un basso livello di placca attraverso l’educazione all’igiene orale (Honkala, 1984) e soprattutto attraverso la rimozione meccanica della placca (Axelsson, 1998; Rugg-Gunn et al., 1979; Glavind e Nyvald, 1987).
- L’igiene orale per i bambini da 0 a 3 anni deve essere demandata ai genitori. Prima della eruzione dei denti, dopo la poppata, si devono pulire le gengive con una garzina umida. Dall’eruzione del primo dente deciduo, i denti vanno accuratamente puliti con garza o dito di gomma. L’utilizzo dello spazzolino va iniziato il prima possibile per far prendere confidenza al bambino con lo stesso. È buona norma eseguire le manovre di igiene delle gengive e di spazzolamento tenendo il bambino sdraiato, prima o dopo il cambio del pannolino, ma soprattutto prima di farlo coricare.
- L’igiene orale per i bambini da 4 a 5 anni deve essere praticata sotto la supervisione dei genitori, con spazzolino morbido a testina piccola, utilizzando possibilmente la tecnica “a rullo”. È importante che i genitori diano il buon esempio: il bambino che vede i genitori lavarsi i denti quotidianamente più volte al giorno è spontaneamente portato ad imitarli. La tecnica di spazzolamento dentale consigliata per la fascia pediatrica è quella “a rullo”, che di seguito viene descritta: – le setole dello spazzolino vanno posizionate a livello del margine gengivale; – lo spazzolino viene premuto contro la gengiva e fatto “rullare” con la rotazione del polso in direzione apico-coronale (“dal rosso al bianco”); -il movimento va eseguito almeno 5 volte prima di passare ad un’altra area.
- L’uso del filo interdentale in età evolutiva non è consigliato. Il suo utilizzo è ammesso dal termine della permuta e comunque necessita di un apprendimento specifico e di una buona manualità. La prima regola per ottenere un significativo successo nell’instaurare un’abitudine che riguardi l’igiene orale è intervenire con una buona motivazione, una buona informazione ed un’efficace istruzione del paziente. Se questo ha abitudini irregolari circa le metodiche di igiene orale, se le giudica manualmente impegnative e non capisce di essere l’artefice della propria salute orale, difficilmente userà correttamente e regolarmente strumenti ausiliari quali il filo interdentale (Axelsson, 1981; Yamamoto et al., 1995).
- Nei soggetti che non riescono a controllare, con l’igiene orale personale, l’infiammazione gengivale e nei soggetti a rischio (vedi tabella 1) è indicata l’igiene orale professionale almeno 1-2 volte all’anno. La strategia di prevenzione delle gengiviti deve basarsi sul profilo di rischio individuale attraverso trattamenti personalizzati. Il mantenimento della salute orale, e/o la risoluzione dell’infiammazione gengivale si basano su un attento controllo personale dell’igiene orale. I rischi correlati al fumo, specie per quel che riguarda lo sviluppo della gengivite e della malattia parodontale, si sommano agli effetti dell’infiammazione indotta dalla placca batterica, causando recessione gengivale e riassorbimento osseo. Numerose sono le evidenze che stabiliscono la correlazione tra quantità di fumo e gravità della patologia parodontale (Ismail et al., 1983; Bergstrom e Preber, 1994; Haffajee e Socransky, 2001; Bergstrom e Eliasson, 1987). Spesso possono essere necessarie sedute di igiene professionale che prevedano l’eliminazione meccanica della placca e un delicato debridement subgengivale (Axelsson et al., 1994).
Articolo liberamente tratto e modificato dalle Linee guida nazionali per la promozione della salute orale e la prevenzione delle patologie orali in età evolutiva.

Lascia un commento